Macchie sulla pelle che non passano, prurito persistente, zone che si desquamano: spesso il colpevole è un fungo.
Le micosi cutanee sono tra le infezioni dermatologiche più comuni e, se riconosciute per tempo, possono essere facilmente trattate.
Indice
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
1. Cos’è la micosi
Il termine micosi indica un’infezione provocata da funghi, microrganismi eucarioti capaci di colonizzare l’organismo umano.
Quando questa forma infettiva interessa la cute, si parla di micosi cutanea o micosi della pelle.
Le micosi cutanee sono infezioni superficiali che riguardano lo strato corneo dell’epidermide e talvolta, anche gli annessi cutanei come peli e, in alcuni casi, unghie.
In altre parole, la micosi cutanea si manifesta quando un fungo riesce a vivere e proliferare sulla pelle in condizioni favorevoli, causando macchie, prurito o desquamazione.
È importante sottolineare che, pur essendo superficiali, queste infezioni possono comparire in diverse zone del corpo — in particolare aree umide, pieghe cutanee, torace, schiena e piedi — e che l’aspetto clinico può variare a seconda del microrganismo responsabile.
2. Perché compare la micosi
La micosi della pelle si sviluppa quando si alterano le naturali difese cutanee o si creano condizioni ideali per la crescita dei funghi: calore, umidità, sudorazione eccessiva, pH alterato, piccoli traumi cutanei o abbassamento delle difese immunitarie.
Anche trattamenti prolungati con antibiotici o cortisonici, oppure alcune patologie sistemiche come diabete e obesità, ne favoriscono la comparsa.
3. Funghi cutanei: quali sono e come si trasmettono
I principali responsabili delle micosi cutanee sono i dermatofiti, funghi filamentosi che si nutrono di cheratina, una proteina presente in pelle, capelli e unghie.
Questi microrganismi (appartenenti ai generi Trichophyton, Microsporum ed Epidermophyton) trovano nell’umidità e nel calore l’ambiente ideale per proliferare, dando origine alle cosiddette tigne o infezioni fungine superficiali.
Accanto ai dermatofiti, possono essere coinvolti anche lieviti, come Candida Albicans, e funghi del genere Malassezia (se vuoi approfondire il tema, ne abbiamo parlato anche qui), che si sviluppano più facilmente quando la flora cutanea naturale si altera, ad esempio in condizioni di caldo eccessivo o sudorazione abbondante.
4. Come si tramette la micosi
Il contagio può avvenire in diversi modi:
- contatto diretto: pelle a pelle con una persona infetta;
- contatto indiretto: uso di asciugamani, scarpe, tappetini o superfici contaminate (spogliatoi, docce, piscine);
- autoinoculazione: quando una micosi già presente si estende ad altre zone del corpo.
I fattori che favoriscono la diffusione includono calore, sudorazione, umidità persistente e microlesioni cutanee, che offrono ai funghi l’ambiente ideale per moltiplicarsi.
5. Differenza tra micosi della pelle e micosi delle unghie
È utile distinguere la micosi della pelle (cutanea) dalla micosi delle unghie (onicomicosi), anche se spesso le due condizioni possono essere correlate.
Un’infezione ai piedi, per esempio, può estendersi alle unghie o viceversa.
Micosi della pelle (cutanea)
Colpisce lo strato superficiale dell’epidermide, talvolta anche i peli. Si manifesta con chiazze desquamanti o pruriginose, di colore più chiaro o più scuro rispetto alla pelle sana, localizzate soprattutto in zone di piega o umidità (inguine, ascelle, torace). Il decorso è generalmente rapido e visibile, il che permette una diagnosi precoce e un trattamento efficace.
Micosi delle unghie (onicomicosi)
Interessa la lamina ungueale e il letto dell’unghia, più frequentemente dei piedi. Si manifesta con unghie che cambiano colore (giallastre, bianche o brune), si ispessiscono o si deformano. È un’infezione più resistente, che richiede tempi più lunghi e, talvolta, terapie sistemiche.
Le due forme condividono fattori predisponenti — umidità, sudorazione, contatto diretto o indiretto con superfici contaminate — ma differiscono per profondità del tessuto colpito e durata del trattamento.
Una micosi cutanea non curata può diffondersi alle unghie: è importante intervenire tempestivamente e non trascurare i primi sintomi sulla pelle.
6. Come si presenta la micosi sulla pelle
La presentazione clinica di una micosi cutanea può variare in base al fungo coinvolto, alla zona colpita e alle condizioni individuali della pelle. Tuttavia, esistono caratteristiche comuni che permettono di riconoscerla più facilmente.
Macchie chiare (discromiche) o scure
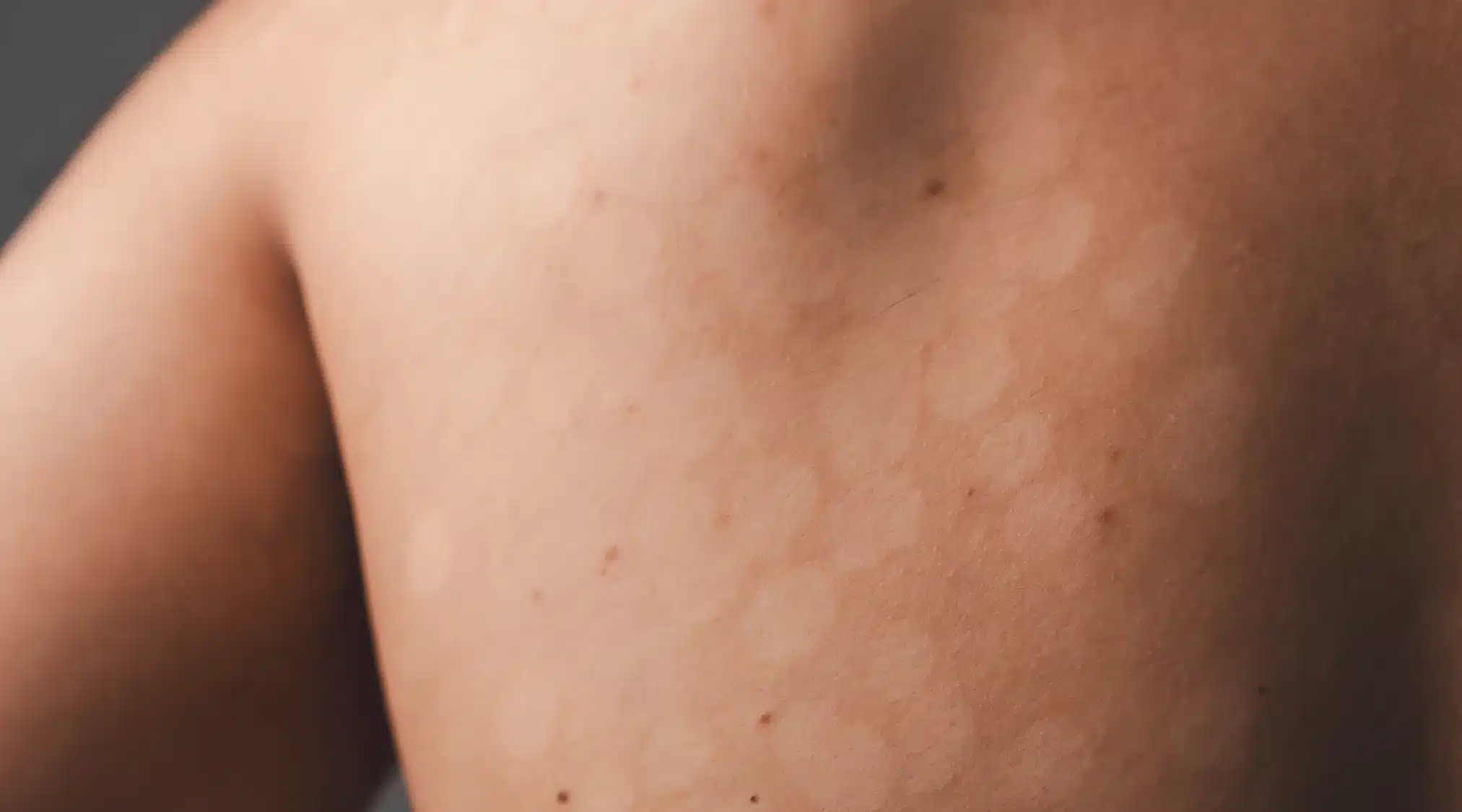
In alcune forme, come la pityriasis versicolor, le lesioni si presentano come macchie discromiche — aree della pelle più chiare o più scure rispetto alla cute circostante — che possono desquamare lievemente.
Sono spesso più visibili dopo l’esposizione al sole, perché la pelle sana si abbronza mentre le zone colpite restano chiare. È importante distinguerle da altre discromie, come la vitiligine.
Le zone più colpite
Le micosi tendono a svilupparsi in zone umide o soggette a sudorazione, come:
- torace e schiena, tipici della tinea versicolor;
- inguine, interno coscia e piega glutea, per la tinea cruris (“micosi inguinale”);
- ascelle e pieghe sottomammarie;
- piedi, soprattutto tra le dita, nella tinea pedis (“piede d’atleta”).
Sintomi e manifestazioni
La micosi può presentarsi con:
- macchie o chiazze rosee o brunastre, con bordo più evidente e centro più chiaro;
- desquamazione fine, a volte simile a farina;
- prurito o sensazione di pelle che tira;
- tendenza ad allargarsi o a comparire in più punti del corpo.
In soggetti immunodepressi, o durante terapie che riducono le difese, le lesioni risultano più estese o caratterizzate da maggiore infiammazione.
Quando la micosi può assomigliare ad altre patologie
Alcune dermatosi possono imitare l’aspetto di una micosi, rendendo difficile la diagnosi:
- psoriasi o eczema, con lesioni rosee e desquamanti;
- intertrigini da sfregamento o infezioni batteriche;
- a cosiddetta micosi fungoide, che non è un’infezione fungina, ma un raro linfoma cutaneo a cellule T che può simulare l’aspetto di una micosi.
In caso di dubbio o persistenza delle lesioni, è sempre consigliato rivolgersi al dermatologo.
7. Come capire se ho la micosi
Riconoscere una micosi nelle fasi iniziali è fondamentale per evitare che si estenda o diventi cronica. Molte persone, infatti, la confondono con altre irritazioni cutanee e ritardano la diagnosi.
Segnali da osservare
- macchie o chiazze più chiare o più scure, con bordo netto e desquamazione sottile;
- prurito o sensazione di umidità persistente nelle pieghe cutanee;
- cattivo odore o fastidio che peggiora con il calore o i vestiti sintetici;
- lesioni che non migliorano con creme idratanti o peggiorano con pomate cortisoniche;
- diffusione graduale ad altre zone del corpo.
Diagnosi dermatologica
Quando i sintomi persistono oltre una o due settimane o interessano zone delicate (inguine, viso, ascelle), è consigliata una visita dermatologica.
Lo specialista può confermare la diagnosi attraverso un esame clinico diretto, eventualmente supportato dall’osservazione con luce di Wood, che consente di evidenziare la fluorescenza prodotta da alcuni tipi di funghi.
In caso di dubbio, può essere eseguito anche un raschiato cutaneo, analizzato al microscopio con il test KOH, per identificare con precisione la presenza e la tipologia del microrganismo responsabile.
Errori comuni da evitare
Molte persone, nel tentativo di risolvere rapidamente il problema, ricorrono a rimedi casalinghi o soluzioni non scientifiche decisamente pericolose. L’uso di candeggina o alcol sulla pelle, ad esempio, può provocare irritazioni o vere e proprie ustioni, mentre le pomate cortisoniche, pur attenuando il rossore iniziale, non eliminano il fungo e rischiano di peggiorare la situazione nel tempo. Anche interrompere la terapia troppo presto è un errore comune: i funghi, se non completamente eliminati, riprendono la proliferazione causando una ricaduta dell’infezione.
In caso di dubbi, è sempre preferibile affidarsi a un trattamento antifungino indicato dal medico competente.
8. Come trattare e prevenire la micosi cutanea
La gestione delle micosi richiede due azioni complementari: trattare l’infezione in corso e prevenire le recidive.
Trattare la micosi
Le micosi superficiali si trattano con antifungini topici, che bloccano la crescita dei funghi e riducono l’infiammazione.
Tra i principi attivi più utilizzati: ciclopiroxolamina, tioconazolo, piroctone olamina e acido undecilenico.
Il dermatologo può consigliare anche prodotti coadiuvanti, utili per ristabilire l’equilibrio cutaneo e potenziare le terapie.
Micoxil Crema: coadiuvante per il benessere cutaneo
Micoxil Crema è una crema-gel dermocosmetica utile come supporto quotidiano in caso di micosi superficiali di piedi, mani, corpo e viso.
Non sostituisce i farmaci antifungini ma aiuta a mantenere la pelle in equilibrio e a ridurre il rischio di ricomparsa.
Contiene attivi antimicotici totali al 2%:
- ciclopiroxolamina (0,5%) – azione antifungina e antibatterica ad ampio spettro;
- tioconazolo (0,25%) – efficace contro dermatofiti e lieviti;
- piroctone olamina (0,5%) – utile nel controllo della flora microbica;
- acido undecilenico (0,2%) e triethyl citrate (0,55%) – contribuiscono a mantenere il pH cutaneo fisiologico.
Completano la formula burro di Karité e acido glicirretico, che migliorano comfort e idratazione della pelle irritata o secca.
Indicata per uso quotidiano, è consigliata a chi frequenta o lavora in ambienti caldo-umidi come palestre, piscine, SPA, alberghi, RSA o ambienti sanitari.
Ideale anche per chi indossa calzature chiuse o tute protettive per molte ore.
Prevenire è parte della cura
Per ridurre il rischio di contagio o recidiva è importante:
- asciugare bene la pelle dopo la doccia, soprattutto tra le dita dei piedi;
- indossare indumenti traspiranti e in fibre naturali;
- evitare scarpe troppo strette o umide;
- usare asciugamani personali e disinfettare regolarmente le calzature;
- applicare prodotti coadiuvanti anche dopo la guarigione, soprattutto nei mesi caldi o dopo l’attività sportiva.
La costanza nel trattamento e nella prevenzione è ciò che permette di eliminare la micosi e di mantenere la pelle sana nel tempo.
9. Domande frequenti
La candeggina serve davvero contro la micosi?
Assolutamente no. L’uso della candeggina o di disinfettanti aggressivi sulla pelle è pericoloso e può causare irritazioni o ustioni.
Va usata solo per disinfettare superfici o calzature, mai sulla cute.
La micosi guarisce da sola?
In alcuni casi molto lievi può regredire spontaneamente ma nella maggior parte dei casi no.
I funghi tendono a sopravvivere nello strato corneo e a ricomparire se non trattati in modo adeguato.
Quanto tempo serve per guarire da una micosi della pelle?
Dipende dal tipo di fungo e dalla zona colpita:
- micosi superficiali (tronco o pieghe): 2–4 settimane;
- forme più persistenti (piedi o inguine): 6–8 settimane.
L’uso costante di un coadiuvante come Micoxil Crema, associato alle cure prescritte, può accelerare il recupero cutaneo e ridurre le recidive.
Posso contagiare altre persone?
Sì, le micosi cutanee sono moderatamente contagiose.
Il contagio può avvenire tramite contatto diretto o indiretto con pelle, asciugamani, lenzuola o scarpe. Per prevenirlo, evita di condividere oggetti personali e mantieni una buona igiene cutanea.
Quando devo consultare un dermatologo?
È consigliato rivolgersi a uno specialista se:
- la micosi non migliora dopo 1–2 settimane;
- le lesioni si estendono o diventano dolorose;
- l’infezione interessa zone delicate come viso o genitali;
- sei immunodepresso/a, diabetico/a o in trattamento con cortisonici o chemioterapici.
Il dermatologo può confermare la diagnosi con un esame microscopico e indicare la terapia più appropriata.
Posso continuare a usare la crema anche dopo la guarigione?
Sì. Nelle persone predisposte o che frequentano ambienti a rischio (palestre, piscine, RSA, luoghi caldo-umidi), l’applicazione quotidiana di una crema coadiuvante antimicotica come Micoxil Crema aiuta a mantenere la pelle in equilibrio e a prevenire nuove colonizzazioni.
In caso di macchie o arrossamenti persistenti, è sempre consigliata una valutazione dermatologica: la diagnosi precoce resta il modo più sicuro per evitare complicazioni o recidive.
10. Conclusioni
Le micosi della pelle sono infezioni comuni ma gestibili con la giusta attenzione. Riconoscere i primi segnali, evitare rimedi improvvisati e affidarsi a prodotti coadiuvanti specifici permette di ripristinare l’equilibrio cutaneo e ridurre il rischio di recidiva.
Una routine dermatologica costante, supportata da formulazioni studiate per la pelle soggetta a infezioni fungine, rappresenta il modo più efficace per mantenere la pelle sana, protetta e in equilibrio nel tempo.




Scrivi un commento
Devi accedere, per commentare.